胃カメラ検査は、胃がんやその他のさまざまな消化器疾患の早期発見、早期治療につなげるための有効な検査です。
胃カメラ検査は、年齢に関わらず何歳からでも定期的に受診することが望ましく、消化管に異常を感じた場合や速やかに検査を受ける必要があります。
この記事では、胃カメラ検査を受けるべき年齢や頻度、胃カメラ検査の内容や発見できる疾患や予防法について詳しく解説します。
Gastroscope-01胃カメラ検査を受けるべき年齢と頻度
胃カメラ検査を検討中の方に、検査を受けるべき年齢や頻度を詳しく紹介します。
年齢に関係なく受けるべき
 胃カメラ検査を受けるべき年齢は明確に決まっておらず、患者さまの意志や症状、医師の判断に応じて受けるべき検査とされています。
胃カメラ検査を受けるべき年齢は明確に決まっておらず、患者さまの意志や症状、医師の判断に応じて受けるべき検査とされています。
胃カメラ検査では、胃や食道、十二指腸などの上部消化管の内部を胃内視鏡で直接観察します。
胃がんや、その前段階の病変などの早期に発見することができるため、なるべく早い時期から定期的に検査を受けることが望ましいです。
また、以下のような症状がある場合は、年齢や時期に関係なく胃カメラ検査を受けるべきです 。
- 吐き気や嘔吐が酷い
- 胃の痛みや不快感が治らない
- 食欲が低下している
- 体重の減少が続いている
- 吐血や下血が見られた
これらの症状は、胃がんやその他の消化器疾患を示唆するサインであり、放置しておくと、疾患が進行する可能性があります。
そのため、自覚症状がある場合は、できるだけ早く消化器内科を受診し、医師の判断に従って胃カメラ検査を受けましょう 。
症状がない場合は40歳から受けるべき
消化器系に自覚症状がない場合でも、40歳を過ぎたら定期的に胃カメラ検査を受けることが望ましいです。
胃がんの発症は、20代、30代と加齢に応じて増え始め、40代になると急激に増えてきます。
特に日本人は、世界的に見ても胃がんの罹患率や死亡率が高いです。 胃がんは、初期段階では自覚症状がほとんどありません。
自分では何も感じていなくても、実は胃に異常があったということも珍しくありません。
胃がんは早期発見からの治療が非常に有効であり、ステージIで発見された場合の5年生存率は90%以上といわれています。
しかし、胃がんが進行し続けると治療が困難になり、死亡率も高くなります。
そのため、40歳を過ぎたら、2年に1回のペースで胃カメラ検査を受けることがおすすめです。
これは、厚生労働省や国立がん研究センターなどの公的機関も推奨していることです。
参考①:厚生労働省 がん予防重点健康教育及びがん検診実施のための指針(令和3年一部改正)
参考②:国立研究開発法人国立がん研究センター がん種別統計情報胃
参考③:国立研究開発法人国立がん研究センター 院内がん登録生存率集計結果閲覧システム 胃がん5年生存率
ピロリ菌感染者は除菌後も定期的に受けるべき
 ピロリ菌とは、胃の中に生息する細菌で、胃がんの原因の98%を占めているといわれています。
ピロリ菌とは、胃の中に生息する細菌で、胃がんの原因の98%を占めているといわれています。
ピロリ菌は胃の壁を傷つけて慢性胃炎や胃潰瘍を引き起こし、最終的には胃がんを誘発する可能性もあります。
胃カメラ検査では、ピロリ菌感染の有無を確認することが可能です。万が一ピロリ菌が見つかった場合、除菌治療が行われます。
ただし、ピロリ菌を除菌しても胃がんのリスクがすぐになくなるわけではありません。
ピロリ菌によって起こった胃の粘膜の萎縮や、腸上皮化生はすぐには回復しないからです。ピロリ菌の除菌後も、胃がんのリスクを早期的に発見し、
進行を防ぐためには定期的に胃カメラ検査を受けることが大切です。
年に1度の内視鏡検査を継続して行うことが推奨されています。
Gastroscope-02胃カメラ検査の種類とバリウム検査の違い
胃カメラ検査には、口から挿入するタイプと鼻から挿入するタイプの2種類があります。
また、胃を検査する方法にはバリウム検査もあります。ここでは、胃カメラ検査の種類と特徴、バリウム検査との違いについて詳しく解説します。
胃カメラ検査の種類
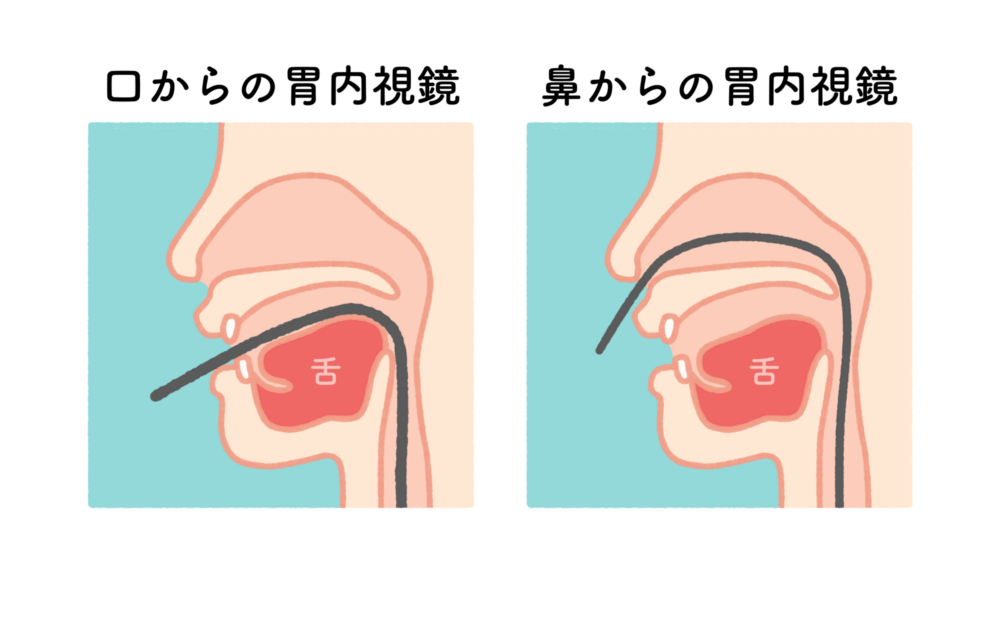 胃カメラ検査には、胃内視鏡の挿入方法が異なる以下の2種類のタイプがあります。
胃カメラ検査には、胃内視鏡の挿入方法が異なる以下の2種類のタイプがあります。
- 口から挿入する経口内視鏡検査
- 鼻から挿入する経鼻内視鏡検査
それぞれの特徴を見ていきましょう。
経口内視鏡検査
経口内視鏡検査では、直径約10mm程度のチューブを口から挿入します。 経鼻内視鏡よりも、
粘膜面を高画質で拡大して観察できるという利点があります。
ただし、患者さまによっては嘔吐反射や苦痛を感じる方もいるため、医師と相談して鎮静剤を使用した内視鏡検査を受けることも検討しましょう。
経鼻内視鏡検査
鼻から挿入する経鼻内視鏡検査は、経口内視鏡検査よりも細い直径約6mm程度のチューブを挿入します。 経口内視鏡検査よりも、
嘔吐反射や苦痛が少ないという利点があります。
短い検査時間かつより精度の高い検査を望む場合には経口内視鏡検査のほうが適しています。
鎮痛剤を使用する内視鏡検査
鎮痛剤を使用する内視鏡検査では、静脈内鎮静法という方法を用いて、患者さまを眠らせたうえで口からチューブを挿入します。
患者さまがうとうと眠っているような状態で行われるため、嘔吐反射や苦痛を感じることが少ないのが大きな利点です。
ただし、麻酔の使用による副作用やリスクがあるため、事前に医師から十分な説明を受けたうえで検討しましょう。
胃カメラ検査とバリウム検査の違い
胃の検査には、胃カメラ検査以外にバリウム検査があります。
バリウムを含む造影剤を飲み、検査台で体を上下左右に動かして胃の観察をする検査です。胃の粘膜の荒れや、潰瘍、
胃がんなどによって起こる変化を見つけることができます。
胃カメラ検査とバリウム検査は、互いに補い合う関係です。胃カメラ検査は、粘膜の状態を詳しく見て、確定診断や治療に使います。
ただし、検査には一定の苦痛を伴います。
一方、バリウムの検査は、食物の通過障害や胃の形全体を観察でき、検査に伴う苦痛が少ないという利点があります。
胃がんにはいくつかの種類があり、粘膜面に異常をきたすものが多いです。スキルス胃がんといって、
粘膜面にあまり変化がおこらないタイプのものもあります。
つまり、粘膜に強い胃カメラと、動きや胃の形全体に強いバリウムの検査を状況に応じて組み合わせることで、より正確な診断につなげられます。
Gastroscope-03胃カメラ検査で発見できる疾患と治療法
胃カメラ検査で何がわかるのでしょうか。ここでは、胃カメラ検査で発見できる疾患と、その疾患の治療方法をわかりやすく説明します。
胃がんの早期発見と治療
胃がんは、ピロリ菌感染や食生活の乱れ、喫煙や飲酒などが主な原因です。
初期段階では自覚症状がほとんどないため、気づかないうちに進行してしまいます。そのため、最悪死にいたる胃がんも、
早期発見および早期治療なら5年生存率は90%以上です。
胃がんを発見した場合、腫瘍の大きさや深さ、広がりなどの状態を見て、開腹手術や内視鏡、化学療法などから適切な治療を検討します。
ピロリ菌の除菌方法
 胃カメラ検査でピロリ菌の感染が判明した場合、除菌治療を受けることが推奨されます。
胃カメラ検査でピロリ菌の感染が判明した場合、除菌治療を受けることが推奨されます。
ピロリ菌の除菌治療は、主に抗生物質を用いた内服薬で行われます。
ピロリ菌とは、胃の粘膜に住み着いている細菌のことです。日本人の約6割が感染しているといわれています。
胃の粘膜を炎症させ、胃酸の分泌を増やすことで、胃炎や胃潰瘍、十二指腸潰瘍などの疾患を引き起こします。
また、ピロリ菌は胃がんの発生にも関係しており、感染者は非感染者よりも約6倍も胃がんになりやすいといわれています。
そのため、ピロリ菌の除菌治療は、消化器の疾患の予防や改善に有効な方法です。
その他の発見できる胃の疾患
胃カメラ検査で胃がんやピロリ菌以外にも、以下のような胃の疾患を発見することができます。
胃炎
胃炎とは、胃の粘膜が炎症を起こしている状態のことです。ピロリ菌感染やストレス、食生活の乱れなどが原因といわれています。
主な症状は胸やけや腹痛などで、胃カメラ検査によって粘膜の色や形に異常が見られた場合、胃炎が疑われます。
胃潰瘍
胃潰瘍とは、胃の粘膜が強度に荒れている状態のことです。
ピロリ菌感染やストレス、食生活の乱れ、喫煙や飲酒が原因といわれています。
他にも、NSAIDs(非ステロイド性抗炎症薬)などの薬が影響していることも考えられます。 主な症状は激しい腹痛や吐血などで、胃カメラ検査で粘膜に穴が開いていたり、ただれている状態で胃潰瘍が疑われます。
胃ポリープ
胃ポリープとは、胃の粘膜から突出したしこりのことです。
ピロリ菌感染や、遺伝的な要因などが胃ポリープができる原因とされています。
自覚症状はほとんどありませんが、胃ポリープが大きくなると出血や潰瘍を引き起こすリスクがあります。
胃ポリープができている場合、胃カメラ検査では粘膜から突出したしこりが見られます。
紹介したこれらの胃の疾患は、早期に発見するほど治癒率は高いです。しかし、治療をせずに放置すると重篤な合併症や悪性化のリスクが高まります。
そのため、定期的な胃カメラ検査で早期発見・早期治療を目指すことが重要です。
Gastroscope-04まとめ
胃カメラ検査は、胃がんや食道がんなどの消化器疾患の早期発見に有効な検査です。
厚生労働省や国立がん研究センターなどの公的機関では、40歳を過ぎたら年に1回のペースで胃カメラ検査を受けることを推奨しています。
しかし、今回紹介したような症状がある方は、年齢に関係なく受診して胃カメラ検査を医師に相談しましょう。
JR横浜線・東急東横線「菊名駅」東口徒歩1分、横浜市にある『菊名キュアーズクリニック』では、最新の細径内視鏡を用いて苦痛の少ない胃カメラ検査に取り組んでいます。
将来の健康のために、胃がんやその他の消化器疾患を早期に発見し、予防や治療につなげたい方は、ぜひお気軽に当院までご相談ください。

